Video Kháng sinh điều trị vết thương phần mềm 🆗
Thủ Thuật về Kháng sinh điều trị vết thương phần mềm 2022
Bùi Ngọc Chi đang tìm kiếm từ khóa Kháng sinh điều trị vết thương phần mềm được Update vào lúc : 2022-04-24 10:10:05 . Với phương châm chia sẻ Kinh Nghiệm Hướng dẫn trong nội dung bài viết một cách Chi Tiết 2022. Nếu sau khi đọc nội dung bài viết vẫn ko hiểu thì hoàn toàn có thể lại phản hồi ở cuối bài để Ad lý giải và hướng dẫn lại nha.
Nghi ngờ sớm và can thiệp sớm là thiết yếu; viêm mô mềm do clostridial đáp ứng tốt đối với điều trị, nhưng hoại tử cơ có tỷ lệ tử vong ≥ 40% với điều trị và 100% nếu không điều trị.
Nghi ngờ nhiễm trùng mô mềm do clostridial nhờ vào đánh giá lâm sàng, đặc biệt là kiểm tra vết thương và khu vực xung quanh (gồm có cả mùi).
Mặc dù viêm mô mềm khu trú, viêm cơ và hoại tử cơ phủ rộng rộng rãi ra hoàn toàn có thể khác lạ về mặt lâm sàng, sự khác lạ thường cần xác đinh bằng phẫu thuật thăm dò. Trong hoại tử cơ, mô cơ hoại tử hoàn toàn có thể nhìn thấy rõ trên lâm sàng; những cơ bị ảnh hưởng là một màu hồng mờ, sau đó đỏ đậm, và ở đầu cuối màu xám-xanh lá cây hoặc màu tím đốm và không đáp ứng với kích thích X-quang hoàn toàn có thể đã cho tất cả chúng ta biết khí khu trú, CT và MRI mô tả mức độ khí và hoại tử. X-quang hoàn toàn có thể đã cho tất cả chúng ta biết khí khu trú, CT và MRI mô tả mức độ khí và hoại tử.
Dịch tiết vết thương cần phải nuôi cấy tìm vi khẩn hiếu khí và kị khí. Vì Clostridia tăng gấp hai số lượng trong mỗi 7 phút nên cấy tìm Clostridia hoàn toàn có thể dương tính trong ít nhất là 6 giờ. Tuy nhiên, những vi khuẩn kị khí và hiếu khí khác, gồm có họ Enterobacteriaceae và Bacteroides, Streptococcus, và Staphylococcus, đơn lẻ hoặc hỗn hợp, hoàn toàn có thể gây ra viêm mô mềm nặng in như Clostridia, viêm cân cơ mạc hoại tử, hoặc hoại tử cơ (xem Nhiễm khuẩn mô mềm hoại tử Nhiễm khuẩn mô mềm hoại tử  ). Ngoài ra, nhiều vết thương, đặc biệt vết thương hở, bị nhiễm cả clostridia gây bệnh và không khiến bệnh.
). Ngoài ra, nhiều vết thương, đặc biệt vết thương hở, bị nhiễm cả clostridia gây bệnh và không khiến bệnh.
Sự xuất hiện của clostridia có ý nghĩa khi
Nhuộm Gram đã cho tất cả chúng ta biết vi khuẩn số lượng lớn.
Rất ít PMNs được tìm thấy trong chất tiết.
Các giọt chất béo tự do được nhìn thấy với vết Sudan.
Tuy nhiên, nếu PMNs là phong phú và trên tiêu bản nhuộm có nhiều chuỗi cầu khuẩn, hoàn toàn có thể nghi ngờ nhiễm cầu khuẩn kị khí Streptococcal hoặc staphylococcal. Trực khuẩn Gram âm phong phú hoàn toàn có thể chỉ ra nhiễm trùng với một trong những Enterobacteriaceae hoặc một Bacteroides sp (xem Nhiễm trùng kị khí hỗn hợp Nhiễm trùng kị khí hỗn hợp ).
Theo dõi những tín hiệu sinh tồn, những triệu chứng toàn thân, triệu chứng tại chỗ để phát hiện diễn biến chuyển độ nặng, đòi hỏi thay đổi giải pháp điều trị.
Nhiễm trùng da và mô mềm là tình trạng viêm cấp tính của da và mô mềm thường do những vi khuẩn ký sinh trên da như tụ cầu, liên cầu,… gây ra khi có những yếu tố thuận lợi với những đặc điểm sưng nóng đỏ đau vùng da và phần mềm bị tổn thương.
Phân loại theo Thương Hội bệnh truyền nhiễm Hoa Kỳ (IDSA) gồm năm loại:
+ Nhiễm trùng mặt phẳng da.
+ Nhiễm trùng đơn giản: chốc, viêm quầng, viêm mô tế bào.
+ Nhiễm trùng hoại tử.
+ Nhiễm trùng liên quan đến vết cắn của thú vật.
+ Nhiễm trùng liên quan đến phẫu thuật và suy giảm miễn dịch.
Nguyên tắc điều trị
Loại bỏ tình trạng nhiễm trùng bằng kháng sinh phù hợp và chăm sóc vết thương. Phòng ngừa tình trạng nhiễm trùng phủ rộng rộng rãi ra.
Kháng sinh:
Kháng sinh nên điều trị ngay trước khi có kết quả kháng sinh đồ, hoàn toàn có thể nhờ vào phân độ Eron:
+ Độ I: kháng sinh đường uống: dicloxacillin, erythromycin, cephalexin, augmentin, clindamycin.
+ Độ II và độ III: kháng sinh đường toàn thân: nafcillin hoặc oxacillin (1-2g/4h/ngày); clindamycin (600mg/8h/ngày), vancomycin (30mg/kg chia 2 lần/ngày). MRSA: vancomycin, linezolid, daptomycin.
+ Độ III-IV: phối hợp những kháng sinh, hoặc với meropenem, ertapenem, imipenem.
+ Đánh giá đáp ứng lâm sàng sau 48-72 giờ, sau đó điều chỉnh kháng sinh theo kháng sinh đồ.
Điều trị tương hỗ
+ Giảm đau: paracetamol, codein, tramadol…
+ Kháng viêm không steroid khi cần.
+ Tại chỗ: thay băng hay chăm sóc vết thương, phẫu thuật cắt lọc hay dẫn lưu mủ khi cần.
+ Toàn thân: nâng tổng trạng, điều chỉnh nước - điện giải, bù protein, albumin, huyết tương, máu khi cần
Theo dõi
Theo dõi những tín hiệu sinh tồn, những triệu chứng toàn thân, triệu chứng tại chỗ để phát hiện diễn biến chuyển độ nặng đòi hỏi thay đổi giải pháp điều trị phù hợp và kịp thời.
Theo dõi hiệu suất cao gan, thận và bilan viêm (tế bào máu ngoại vi, tốc độ lắng máu, CRP) thường xuyên.
Thời gian điều trị tuỳ dạng lâm sàng, hoàn toàn có thể kéo dãn 4-6 tuần.
Có thể chuyển sang kháng sinh đường uống khi lâm sàng ổn định sau 10-14 ngày. Điều kiện là phải phù hợp kháng sinh đồ và trấn áp tốt tình trạng nhiễm trùng, những bệnh đi kèm ổn định.
Nhiễm trùng da và mô mềm là tình trạng vi khuẩn ký sinh ở da và những mô phía dưới dẫn đến viêm cấp tính. Bệnh xảy ra khiến phần mềm bị tổn thương kèm theo tình trạng nóng đỏ và đau. Thông thường để điều trị và phòng ngừa nhiễm trùng phủ rộng rộng rãi ra, bệnh nhân sẽ được chỉ định dùng thuốc kháng sinh kết phù phù hợp với những giải pháp chăm sóc vết thương.
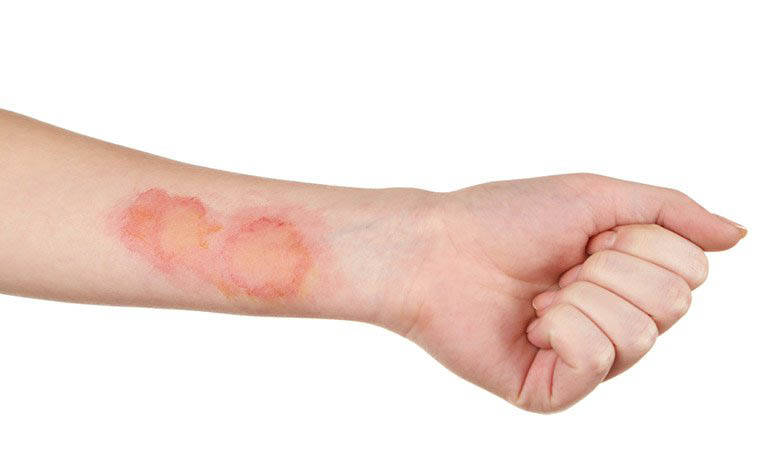 Hình ảnh nhiễm trùng da và mô mềm (một tình trạng vi khuẩn ký sinh ở da và những mô phía dưới dẫn đến viêm cấp tính)
Hình ảnh nhiễm trùng da và mô mềm (một tình trạng vi khuẩn ký sinh ở da và những mô phía dưới dẫn đến viêm cấp tính)Nhiễm trùng da và mô mềm là tình trạng viêm nhiễm cấp tính có liên quan đến sự xâm nhập vào mô mềm và phía dưới da của nhiều chủng loại vi khuẩn ký sinh trên da (như tụ cầu, ecoli, liên cầu..). Tùy thuộc vào mức độ nghiêm trọng và nguyên nhân gây viêm, bệnh gây ra những biểu lộ rất khác nhau ở từng trường hợp. Tuy nhiên phần lớn bệnh nhân có biểu lộ tổn thương kèm theo nóng đỏ và đau da. Trong số đó 29% trường hợp cần nhập viện điều trị.
Tình trạng nhiễm trùng da và mô mềm được phân thành 5 loại rất khác nhau gồm có:
- Nhiễm trùng liên quan đến suy giảm hiệu suất cao miễn dịch và phẫu thuậtNhiễm trùng liên quan đến vết đốt côn trùng nhỏ hoặc vết cắn của thú vậtNhiễm trùng đơn giản (điển hình như viêm mô tế bào, viêm quầng, chốc)Nhiễm trùng mặt phẳng daNhiễm trùng hoại tử.
Tùy thuộc vào mức độ nghiêm trọng và nguyên nhân gây viêm, tình trạng nhiễm trùng da và mô mềm thường đi kèm với những biểu lộ sau:

Đối với tổn thương nhẹ
- Phù nề và nóng nhẹ ở khu vực bị tổn thươngNổi mụn mủ, mụn nhọtXuất hiện mụn nước và màng hồng ban trên daBong tróc và đóng vảy trên mụn nước vỡ.
Đối với tổn thương nặng và sâu
Bệnh nhân bị hoại tử mạc cơ và viêm mô tế bào đi kèm với những biểu lộ sau:
- Không có ranh giới hoặc ranh giới không rõ ràng giữ vùng da bệnh và da lànhVùng da bị tổn thương có biểu lộ nóng, đỏ, sưng nề và kèm theo cảm hứng đauNổi mụn nước phủ rộng rộng rãi ra. Mụn nước hoàn toàn có thể nổi riêng lẻ hoặc tụ lại thành cụmXuất huyết dạng điểm hoặc dạng mảngNhiễm trùng và tổn thương da có xu hướng phủ rộng rộng rãi ra khi mụn nước vỡ, tổn thương da sâu hơn.Rối loạn hiệu suất cao tại khu vực bị ảnh hưởng phụ thuộc vào mức độ nghiêm trọng của tình trạng nhiễm trùng.
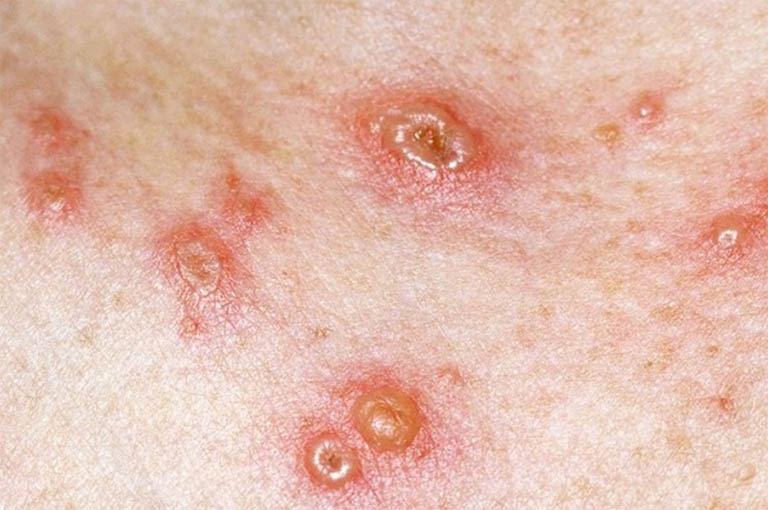 Vùng da bị tổn thương có biểu lộ nóng, đỏ, sưng nề, nổi mụn nước, xuất huyết và kèm theo cảm hứng đau
Vùng da bị tổn thương có biểu lộ nóng, đỏ, sưng nề, nổi mụn nước, xuất huyết và kèm theo cảm hứng đauĐối với trường hợp nặng, bệnh hoàn toàn có thể gây ra những triệu chứng toàn thân gồm:
- Sốt cao, thân nhiệt hoàn toàn có thể tăng trên 40 độ, đôi khi thấp hơn 35 độHạ huyết ápNhịp tim nhanh trên 100 nhịp/ phút hoặc dưới 60 lần/ phútHuyết âm tâm thu dưới 90 mmHgTâm trạng thay đổi, thường xuyên cáu gắt, nóng giậtBệnh gây đau đớn nghiêm trọng và diễn tiến nhanh ( xơ hóa cơ, viêm cơ hoại tử)Hình thành vết loét và lây sang nhiều vùng da khácHoại tử lớp hạ bì dạng bullae, dưới da xuất hiện chất lỏng trong suốt trong thời gian đầu, sau đó chuyển sang chất lỏng kèm theo máu.Tê da (trường hợp nặng và muộn)Thiếu máu cục bộ và hoại tửXuất hiện tín hiệu nhiễm độc (thở nhanh, sốt, huyết áp tụt, mạch nhanh)Xuất hiện tín hiệu liên quan đến hội chứng nhiễm trùng độc nặng (suy hô hấp, nhiễm toa, trụy tim mạch, sốc).
Các loại vi khuẩn gây nhiễm trùng da và mô mềm được xác định nhờ vào tổn thương ở cấu trúc da, mô mềm và yếu tố rủi ro. Cụ thể:
Dựa vào những tổn thương ở cấu trúc da và mô mềm, những vi khuẩn gây bệnh gồm có:
Thượng bì
- Loại nhiễm khuẩn: Sởi và thủy đậuTác nhân gây bệnh: Measles virus, Varicella zoster virus,.
Biểu bì
- Loại nhiễm khuẩn: Chốc và loétTác nhân gây bệnh: Staphylococus aureus, Staphylococus aureus.
Lớp keratin
- Loại nhiễm khuẩn: Nấm daTác nhân gây bệnh: Epidermophyton, Microsporum, Trichophyton.
Lớp hạ bì
- Loại nhiễm khuẩn: Viêm quầngTác nhân gây bệnh: Strep pyogenes.
Tuyến bã
- Loại nhiễm khuẩn: Mụn trứng cáTác nhân gây bệnh: Propionibacterium acnes.
Nang lông
- Loại nhiễm khuẩn: Mụn nhọt, viêm nang lôngTác nhân gây bệnh: Staphylococus aureus.
Mô mỡ dưới da
- Loại nhiễm khuẩn: Viêm mô tế bàoTác nhân gây bệnh: Liên cầu tan huyết nhóm β.
Lớp cơ
- Loại nhiễm khuẩn: Viêm cơ và hoại tử cơTác nhân gây bệnh: S.aureus và C.perfringens.
 Nguyên nhân gây nhiễm trùng da và mô mềm nhờ vào những tổn thương ở cấu trúc da và mô mềm
Nguyên nhân gây nhiễm trùng da và mô mềm nhờ vào những tổn thương ở cấu trúc da và mô mềmCác loại vi khuẩn gây bệnh nhờ vào yếu tố rủi ro gồm:
Đái tháo đường
- Staphylococcus aureusTrực khuẩn Gram âmVi khuẩn kỵ khíStreptococci nhóm B.
Xơ gan
- Escherichia coliKlebsiella pneumoniaeCampylobacter bào thaiCapnocytophaga canimorsusVibrio vulnificusNhững loại trực khuẩn Gram âm khác.
Vết thương do mèo cắn
Vết thương do chuột cắn
- Streptobacillus moniliformis.
Vết thương do chó cắn
- C. canimorsusP. multocida.
Vết thương do con người cắn
- Eikenella corrodens (Hệ thực vật miệng).
Giảm bạch cầu trung tính
Liên quan đến bò sát
Liên quan đến động vật
Tiếp xúc với bọt biển, xơ mướp hoặc nước nóng
Tiếp xúc với nước biển
- V. vulnificusMycobacterium marinum.
Tiếp xúc với nước ngọt
Lạm dụng thuốc tiêm dưới da
Lạm dụng thuốc IV
Đối với tình trạng nhiễm trùng da và mô mềm, đường xâm nhập và lây truyền của những vi khuẩn gồm:
- Vết thương phẫu thuật: Vi khuẩn lây lan từ một số trong những thủ thuật (điển hình như thông tiểu), vết mổ, kim tiêm…Vết thương trên da: Những vết đốt do côn trùng nhỏ, thú vật cắn, vết nứt, rách, vết dập do va chạm, tổn thương da do đâm xuyên…
Trong một số trong những trường hợp, bệnh nhân bị nhiễm trùng da và mô mềm nhưng không thể phát hiện những tổn thương ban đầu.
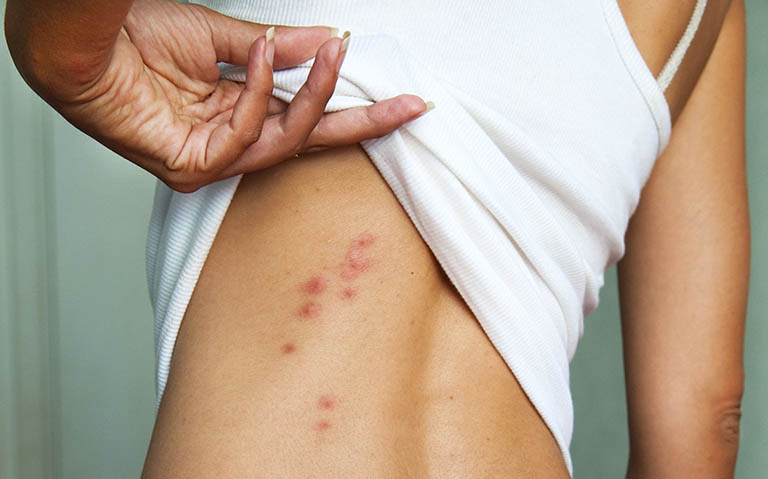 Nhiễm trùng từ vết thương trên da như vết đốt do côn trùng nhỏ, thú vật cắn, vết mổ, kim tiêm, tổn thương da do đâm xuyên…
Nhiễm trùng từ vết thương trên da như vết đốt do côn trùng nhỏ, thú vật cắn, vết mổ, kim tiêm, tổn thương da do đâm xuyên…Cơ địa dễ bị nhiễm khuẩn đó đó là vấn đề kiện thuận lợi toàn thân làm phát sinh bệnh nhiễm trùng da và mô mềm. Cụ thể:
- Bệnh nhân bị HIVMắc bệnh tự miễnBệnh đái tháo đườngUng thưNgười hoàn toàn có thể trạng suy kiệtNgười giàĐiều trị kéo dãn với thuốc ức chế miễn dịch…
Một số điều kiện thuận lợi tại chỗ gồm:
- Viêm tắc tĩnh mạchViêm tắc bạch huyếtBéo phìLoét tì đèNấm daHăm do ẩm ướt.
Yếu tố rủi ro tiềm ẩn tiềm ẩn của bệnh nhiễm trùng da và mô mềm được phân thành hai dạng, gồm có:
- Tuổi cao, bệnh hiểm nghèo, bệnh gan và thận, tình trạng suy giảm hệ miễn dịch, suy mạch (nhất là tĩnh mạch và bạch huyết), bệnh thần kinh.Nguy cơ nhiễm khuẩn chi dưới tăng cao ở những người dân dân có vết loét ở chân, vết lở loét ở cẳng chân, phẫu thuật bán cắt phần trước, liên cầu tan huyết beta và/ hoặc Staphylococcus ở màng gót chân.Nấm da chân.
- Chấn thương hoặc tiếp xúc với người bị chấn thương có nhiễm khuẩnVết thương trên da do côn trùng nhỏ, động vật hoặc con người.
Nhiễm trùng da và mô mềm là một bệnh lý về da nguy hiểm cần phải khám và điều trị y tế càng sớm càng tốt. Thời gian đầu bệnh hoàn toàn có thể xuất hiện ở dạng nhiễm trùng nhẹ thông thường, hoàn toàn có thể được trấn áp tốt bằng thuốc và những giải pháp chăm sóc ngoài da.
Tuy nhiên nếu không sớm trấn áp và điều trị, bệnh hoàn toàn có thể chuyển từ dạng nhiễm trùng nhẹ và thông thường thành dạng nhiễm trùng nặng và đe dọa đến tính mạng của bệnh nhân với những biến chứng sau:
- Viêm mô tế bàoNhiễm trùng hoại tửNhiễm trùng huyếtHội chứng nhiễm trùng độc nặngNhiễm độc toàn thân.
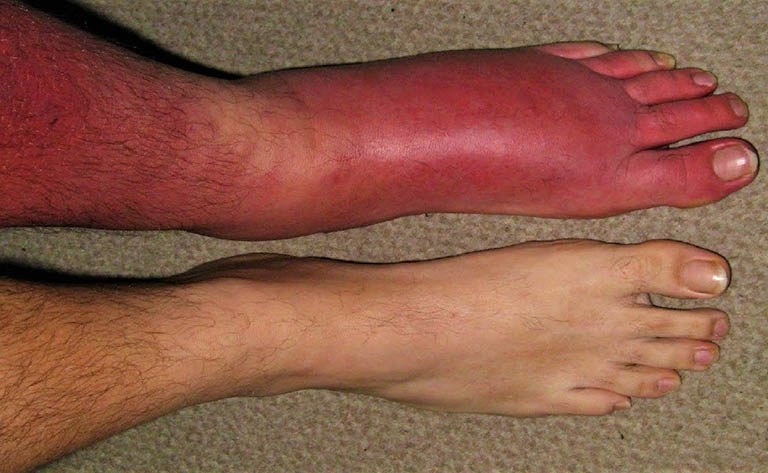 Nhiễm trùng da và mô mềm không được điều trị sớm dẫn đến viêm mô tế bào, hội chứng nhiễm trùng độc nặng, hoại tử…
Nhiễm trùng da và mô mềm không được điều trị sớm dẫn đến viêm mô tế bào, hội chứng nhiễm trùng độc nặng, hoại tử…Quá trình chẩn đoán xác định nhiễm trùng da và mô mềm thường gặp nhiều trở ngại vất vả vì những triệu chứng của bệnh tương tự như một số trong những hội chứng lâm sàng khác.
Bệnh nhân được đặt một vài thắc mắc giúp thu thập thông tin về tiền sử mắc bệnh, chấn thương, tiền sử phẫu thuật, sau đó kiểm tra triệu chứng.
- Kiểm tra triệu chứng và những tổn thương ngoài da, xác định kích thước và những dạng tổn thươngKiểm tra biểu lộ đau, sưng và viêmKiểm tra triệu chứng toàn thânTheo dõi và đo thân nhiệtKiểm tra nhịp tim, mạch và huyết ápKiểm tra và xác định những tín hiệu nhiễm độc toàn thân, hội chứng nhiễm độc nặng.
- Xét nghiệm máu: Xét nghiệm máu kiểm tra tốc độ lắng máu, số lượng bạch cầu. Từ đó xác định tình trạng và loại vi khuẩn gây bệnh.
- Nồng độ protein phản ứng huyết thanh: Tăng.Tốc độ lắng máu: Tăng.Số lượng bạch cầu: Tăng, nhất là bạch cầu đa nhân.
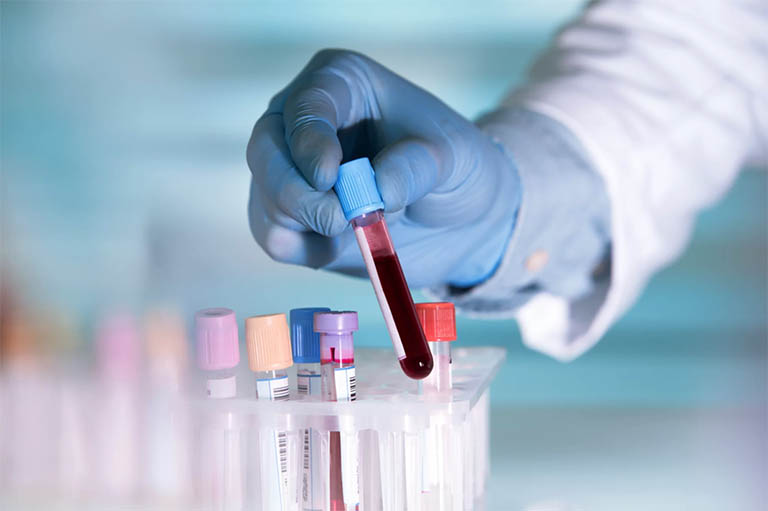 Xét nghiệm máu giúp xác định tình trạng và loại vi khuẩn gây bệnh thông qua tốc độ lắng máu và số lượng bạch cầu
Xét nghiệm máu giúp xác định tình trạng và loại vi khuẩn gây bệnh thông qua tốc độ lắng máu và số lượng bạch cầuTình trạng nhiễm trùng da và mô mềm được chẩn đoán phân biệt với nhiều bệnh lý nguy hiểm khác gồm có:
Bệnh lý thường gặp
- Viêm tắc tĩnh mạch hình thức bề ngoài: Tình trạng viêm tĩnh mạch nông có liên quan đến huyết khối.Xuất huyết tĩnh mạch sâu: Viêm và tắc nghẽn tĩnh mạch do cục máu đông hình thành trong tĩnh mạch sâu.Viêm da mủ: Hiện tượng viêm loét da nghiêm trọng liên quan đến bệnh toàn thân, chưa rõ nguyên nhân.Viêm da tiếp xúc: Tình trạng dị ứng hoặc phản ứng của da khi gặp những tác nhân môi trường tự nhiên thiên nhiên.Phản ứng thuốc: Phản ứng quá mẫn thứ phát xảy ra sau khi sử dụng thuốc.Hội chứng Wells (viêm mô tế bào tăng bạch cầu ái toan): Viêm da cấp tính vô căn xuất hiện đồng thời với thâm nhiễm bạch cầu ái toan qua da, đồng thời tăng bạch cầu oái toan.Viêm khớp do gút: Viêm khớp gân ban đỏ da.
Bệnh lý ít gặp hơn
- Hội chứng Sweet (bệnh da liễu bạch cầu trung tính do sốt cấp tính)Đau cơ thần kinhViêm đa màng đệm tái phátSốt Familial MediterraneanSốt Familial HibernianUng thư biểu mô viêm (Carcinoma erysipeloides)Phản ứng quá mẫn với kim loạiViêm nốt sần PolyarteChứng đỏ daViêm da cơ tự miễnUng thư di căn daPhù nề phần mềm tại khớp trong bệnh gút cấp.
Sử dụng thuốc kháng sinh là phương pháp điều trị chính đối với những bệnh nhân bị nhiễm trùng da và mô mềm. Ngoài ra người bệnh cần dụng một số trong những loại thuốc khác để điều trị triệu chứng, phối hợp chăm sóc vết thương ngoài da giúp phòng ngừa nhiễm trùng phủ rộng rộng rãi ra.
Tùy thuộc vào mức độ nghiêm trọng của bệnh, những kháng sinh dùng trong điều trị nhiễm trùng da và mô mềm ở từng người rất khác nhau.
 Sử dụng kháng sinh là phương pháp điều trị chính đối với bệnh nhân bị nhiễm trùng da và mô mềm
Sử dụng kháng sinh là phương pháp điều trị chính đối với bệnh nhân bị nhiễm trùng da và mô mềmKháng sinh trị nhiễm trùng độ I
Nhiễm trùng trên thắt sống lưng
- Căn nguyên chung: Streptococcus pyogenes, Staphylococcus aureusSử dụng một trong nhiều chủng loại kháng sinh đường uống gồm: Clindamycin, Augmentin, Cephalexin, Erythromycin, Dicloxacillin.
Nhiễm trùng tay và đầu
- Căn nguyên chung: Haemophilus influenzae, S aureus, S pyogenes.Kháng sinh điều trị:
- Điều trị khởi đầu: Dùng Cefuroxime (H influenzae), Ceftriaxone hoặc Cefazolin.Điều trị duy trì: Cephalexin (áp dụng liệu pháp giảm dần).
Nhiễm trùng dưới thắt sống lưng
- Căn nguyên chung và kháng sinh điều trị:
- S aureus: Dùng Cephalexin hoặc Cloxacillin.S pyogenes: Dùng phối hợp Cephalexin hoặc Cloxacillin đường uống và Metronidazole (vi khuẩn kỵ khí) hoặc Clindamycin.Các loài Coliform: Thêm Fluoroquinolon (vi khuẩn Gram âm) hoặc Cephalosporin thế hệ II.
Kháng sinh trị nhiễm trùng Lever II và Lever III
- Căn nguyên chung: Vi khuẩn Gram dương, vi khuẩn kỵ khí…Sử dụng kháng sinh đường toàn thân:
- Dùng Oxacillin hoặc Nafcillin: Dùng 1 – 2 gram mỗi 4 giờ/ ngày.Dùng Vancomycin: Dùng 30mg/ kg trọng lượng, phân thành 2 lần dùng 1 ngày.Dùng Clindamycin: Dùng 600mg mỗi 8 giờ/ ngày.
Kháng sinh trị nhiễm trùng Lever III và Lever IV
Nhiễm trùng trên thắt sống lưng
- Căn nguyên chung: S. aureusKháng sinh điều trị:
- Điều trị khởi đầu: CefazolinĐiều trị duy trì: Cephalexin hoặc Cloxacillin (áp dụng liệu pháp giảm dần).
Nhiễm trùng dưới thắt sống lưng
- Căn nguyên chung: Các loài Enterococcus, Escherichia coli, S pyogenes, S aureus, những loài coliform khácKháng sinh điều trị: Dùng Fluoroquinolon, Cephalosporin thế hệ thứ II, thứ III hoặc thứ IV hoặc Piperacillin-tazobactam (ngoài mức độ bao trùm Gram dương).
Sau 48 đến 72 giờ điều trị, cần theo dõi những phản ứng của khung hình, sau đó điều chỉnh loại kháng sinh và liều dùng phù phù phù hợp với đáp ứng của mỗi bệnh nhân.
Thuốc giảm đau được chỉ định với mục tiêu trấn áp cơn đau do nhiễm trùng da và mô mềm.
- Thuốc giảm đau không kê đơn: Paracetamol hoặc Tramadol được sử dụng cho những trường hợp có cơn đau từ nhẹ đến trung bình.Thuốc giảm đau kháng viêm không steroid: Thuốc giảm đau kháng viêm không steroid được chỉ định khi những thuốc giảm đau thông thường không đạt hiệu suất cao điều trị. Loại thuốc này phù phù phù hợp với những bệnh nhân bị đau ở vừa và thấp.Thuốc giảm đau gây nghiện: Thuốc giảm đau gây nghiện được dùng thời gian ngắn cho những trường hợp nặng.
 Thuốc giảm đau được sử dụng cho những bệnh nhân bị đau do nhiễm trùng da và mô mềm
Thuốc giảm đau được sử dụng cho những bệnh nhân bị đau do nhiễm trùng da và mô mềmBên cạnh việc sử dụng kháng sinh, người bệnh cần chăm sóc vết thương và nâng cao thể trạng để phòng ngừa nhiễm trùng phủ rộng rộng rãi ra và gây biến chứng.
- Chăm sóc, vệ sinh và thay băng vết thương.Chọc hút hoặc phẫu thuật dẫn lưu mủ theo hướng dẫn của bác sĩ.Uống nhiều nước, tương hỗ update điện giải phối hợp ăn uống đủ chất để nâng cao thể trạng và sức đề kháng.Áp dụng những giải pháp bù máu, huyết tương, protein, albumin theo chỉ định của bác sĩ để rút ngắn thời gian điều trị bệnh.
Trong thời gian điều trị cần:
- Thời gian điều trị bệnh hoàn toàn có thể kéo dãn tùy theo mức độ nghiêm trọng và tùy dạng lâm sàng.Theo dõi triệu chứng (triệu chứng toàn thân và tại chỗ), đánh giá kĩ năng sinh tồn và kĩ năng phục hồi bệnh. Nếu có không bình thường hoặc không đáp ứng tốt, bệnh nhân cần phải thay đổi thuốc và phác đồ điều trị bệnh.Kiểm tra hiệu suất cao thận, gan và kiểm tra bilan viêm định kỳ theo hướng dẫn của bác sĩ.Nếu triệu chứng được trấn áp, bệnh đi kèm được ổn định và có đáp ứng tốt với thuốc sau 10 đến 14 ngày điều trị, bệnh nhân hoàn toàn có thể chuyển sang kháng sinh đường uống.
 Theo dõi triệu chứng, đánh giá kĩ năng sinh tồn và kĩ năng phục hồi bệnh trong thời gian điều trị
Theo dõi triệu chứng, đánh giá kĩ năng sinh tồn và kĩ năng phục hồi bệnh trong thời gian điều trịHầu hết trường hợp nhiễm trùng da và mô mềm đều có đáp ứng tốt với thuốc kháng sinh và những giải pháp chăm sóc. Tuy nhiên việc chủ quan trong quá trình điều trị hoàn toàn có thể khiến viêm nhiễm phủ rộng rộng rãi ra và làm tăng rủi ro tiềm ẩn tiềm ẩn phát sinh biến chứng. Vì thế người bệnh cần vệ sinh, chăm sóc da và sớm đến bệnh viện để được bác sĩ hướng dẫn điều trị đúng cách.
[embed]https://www.youtube.com/watch?v=k04YurSb6xU[/embed]